尿毒症往往与高血压、糖尿病、肾炎等常见病症紧密相连。然而,有一种鲜为人知的疾病 —— 大动脉炎,同样可能悄然将患者推向尿毒症的深渊,45岁的陈女士就险些因为它成为终生透析的患者。
隐匿起病:腰痛背后的肾功能危机
三年前,陈女士毫无征兆地出现腰部疼痛,这一症状如同平静湖面的涟漪,开启了她漫长而艰难的就医之旅。当地医院检查发现,她的双肾自发性破裂,这一突发状况犹如一记重锤,让陈女士和家人措手不及。经过保守治疗,陈女士虽顺利出院,但此时,一个关键的健康指标 —— 血肌酐,已经悄然升高至142.4umol/L,远超正常范围(正常不超过73左右)。但这个重要的警示信号并未引起足够重视,血肌酐如同一个隐匿的 “杀手”,在随后的几年里持续攀升,从124到143,直至飙升至750。
肾功能的恶化如同决堤的洪水,一发不可收拾,陈女士来到瑞金医院风湿免疫科寻求帮助,依靠临时血透管维持生命。
迷雾寻因:锁定 “大动脉炎” 真凶
起初,风湿免疫科医生高度怀疑陈女士患有肾病,但随着检查的深入,病情逐渐露出复杂的真面目。彩超显示,她的右肾明显萎缩,左肾供血也严重不足;肾动脉造影(DSA)进一步揭示,双侧肾动脉闭塞,右肾动脉全程 “堵死”,左肾动脉开口也完全闭塞。而风湿免疫指标及 MRA 影像则指向了一个相对陌生的疾病 —— 大动脉炎,且为肾周型大动脉炎。
大动脉炎,作为一种少见却极为严重的慢性炎症性疾病,主要侵袭主动脉及其分支等大动脉,尤其偏爱年轻女性,因而也被称为 “东方美女病”。它就像血管中的 “破坏者”,使血管狭窄或闭塞,阻断血流灌注,进而导致供血器官受损。在陈女士体内,大动脉炎无情地 “切断” 了双肾的血液供应,致使肾脏缺血萎缩,功能几乎丧失。
精准疏通:为肾脏 “重铸生机”
为解决陈女士的血管问题,风湿免疫科推荐她来到嘉定院区血管外科寻求治疗。面对陈女士岌岌可危的肾功能,血管外科冯家烜医生团队在前期抗炎治疗将血沉等炎症指标控制正常后,对陈女士的肾脏残余功能进行了充分评估,发现其右肾已经完全萎缩失去功能,左肾还残存些许功能,若能成功开通闭塞的左肾动脉,就有希望让肾功能 “起死回生”。
冯家烜医生讲解了此次治疗方案的独特之处:采用特殊的标记识路方法,精准定位闭塞开口;运用特殊的鞘管导管与开通导丝,在主动脉的复杂管腔内小心推进;操作过程中,一毫米一毫米地细致验证,确保每一步都安全有效。在冯家烜医生的耐心解释下,陈女士最终决定给自己一次希望,选择尝试血管腔内治疗。若此次仍不成功,便只能接受上肢动静脉瘘造瘘术,开启长期透析的艰难生活。
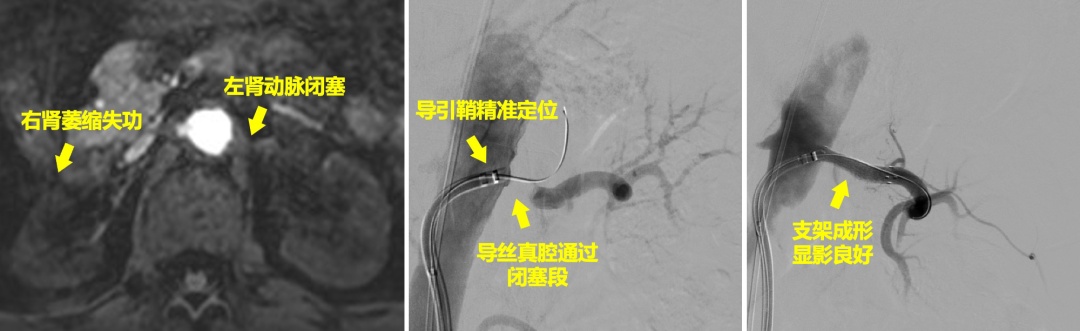
手术按计划顺利进行,冯家烜医生凭借丰富的经验,成功为陈女士闭塞的左肾动脉开通并植入支架,为左肾重新打通了血流通道。仅仅半个月后,陈女士的尿量恢复正常,血肌酐也回归至正常水平。她再次复诊时,拔除了颈部的临时透析管,成功告别了依赖血透的日子,重获生活的自由与希望 。
持续护航:控制炎症,巩固成果
治疗大动脉炎的核心在于有效控制血管炎症,这需要多学科的紧密协作。在风湿免疫科的悉心指导下,陈女士规律使用糖皮质激素、免疫抑制剂等药物,从根源上抑制免疫炎症反应;同时,长期规律随访,密切监控体内免疫炎症水平,及时调整治疗方案。而血管外科医师则指导她口服抗血小板等药物,维持血管通畅,保障脏器的正常血液灌注,全方位守护陈女士的肾脏健康 。
冯家烜医生提醒:高血压年轻患者,尤其是合并肾功能异常者,务必提高警惕,排查是否存在血管炎性疾病,或血管壁发育异常等其他潜在病因。当肾功能持续下降时,切不可简单归结为 “高血压肾病” 或 “年龄因素”,应尽早进行系统检查。腰痛、尿蛋白、肌酐升高,这些看似普通的症状,很可能是肾脏发出的紧急 “求救” 信号,绝不能忽视。
门诊信息
冯家烜 副主任医师
周四上午(总院)
周五上午(嘉定院区)
血管外科专病门诊
周一下午、周二上午(总院)
周一、周三上午(嘉定院区)
素 材丨血管外科
文 编丨温兆琦